[拼音]:gongnengshitiaoxing zigongchuxue
[外文]:dysfunctional uterine bleeding
表现为经量增加、经期延长、周期缩短或延长,甚至不规则阴道出血,但经检查无内外生殖器器质性病变及全身病变的异常子宫出血。是妇科常见病之一。病因是神经内分泌系统下丘脑-垂体-卵巢功能障碍,简称功血。功能性子宫出血可分为无排卵型和有排卵型两大类。前者较多见,约占90%,特点是无排卵,常见于青春期、更年期或绝经期妇女;后者较少见,特点是有排卵,多见于生育期妇女,常发生于流产或分娩后。
病因
正常情况下,卵泡发育成熟时分泌的雌激素增多,对下丘脑产生正反馈作用,促使性腺激素释放激素(Gn-RH)大量释放,Gn-RH又促使垂体分泌促卵泡激素(FSH)及黄体生成激素(LH),但在月经周期中两者的比例不同。女性的下丘脑有周期中枢,于月经中期排卵前大量释放Gn-RH,使LH陡增,达到高峰。大量的LH在FSH协同作用下促使成熟的卵泡排卵。排卵后黄体形成,分泌大量雌激素和孕激素,通过负反馈作用抑制下丘脑Gn-RH的释放,于是垂体分泌的LH和FSH均减少。黄体萎缩,雌激素和孕激素分泌减少,子宫内膜得不到性激素的支持便坏死、脱落,即为月经。下丘脑-垂体-卵巢轴又受大脑皮质的影响(见月经)。
若下丘脑周期中枢受某些因素的影响,不能正常调节垂体促性腺激素的释放,月经中期不能形成LH高峰,卵巢不能排卵,便引起月经紊乱,这就是无排卵型功血。在有雌激素而缺乏孕激素的情况下,子宫内膜间质中酸性粘多糖(AMPS)持续存在,降低血管通透性,子宫内膜中营养物质的交换受影响,组织坏死脱落,又因AMPS能聚合形成有凝胶作用的物质,内膜脱落不完全,呈不规则的出血。若卵巢有排卵,但卵泡期FSH相对不足,使卵泡发育延迟,而黄体期LH相对不足,引起黄体不健;或FSH的量充足,LH相对不足或持续分泌,致黄体不健或萎缩不全,这些都导致子宫出血,即有排卵型月经失调。任何内外因素例如精神过度紧张、环境和气候改变、营养不良、过度疲劳和代谢紊乱等扰乱了该系统的完整性,均可促使卵巢功能失调,影响子宫内膜的正常生长和剥脱。
临床类型和出血机理
可分为无排卵型和有排卵型。
无排卵型功能性子宫出血多见于青春期和更年期,发病原因不同。在青春期妇女,下丘脑和垂体的调节功能尚未成熟,它们与卵巢间的周期性调节和反馈反应不稳定,垂体分泌的FSH和LH虽能使卵泡发育并分泌雌激素,但未能形成正常月经周期中的FSH和LH高峰,因此卵泡只能发育,不能成熟,既无排卵也无黄体形成,从而导致出血。在更年期或绝经期妇女,卵巢功能开始衰退萎缩,卵泡减少,雌激素水平下降,失去性激素对垂体的正常负反馈作用,垂体分泌的FSH及LH增多,FSH明显高于LH,缺乏正常月经周期的LH峰,所以卵泡虽能发育但不会成熟,故无排卵。雌激素因卵巢功能衰退分泌减少,少量雌激素长期刺激子宫内膜以致发生增生,而产生更年期功血。无排卵型月经失调的出血机理可能是卵泡只能发育,不能成熟,虽有雌激素分泌但量较少,排卵受障碍。随着卵泡有的发育,有的萎缩,雌激素的含量发生波动,当雌激素分泌多或持续时间长,则内膜明显增生,但因为无排卵,缺乏孕激素的作用,间质组织变脆易损坏,内膜螺旋小动脉不产生节段性收缩和放松,内膜只能不规则及不完全脱落,创面的血管末端收缩不佳,于是流血量增多,流血时间延长。无排卵型功血患者的卵巢内见有发育和闭锁的卵泡,无成熟卵泡,亦无黄体,形成多数囊性滤泡或滤泡囊肿。子宫内膜在不同含量雌激素的作用下,可表现为:
(1)增生期子宫内膜,为最常见的变化。子宫内膜的形态与正常月经周期的增生期无区别,只是在整个月经周期即使在经前期均为增生期。
(2)子宫内膜囊腺型增生,子宫内膜增厚或呈息肉样增生,腺上皮细胞呈高柱状,复层或假复层,腺体增多,腺腔扩大,呈大小不一的空泡状结构,故又称瑞士干酪样增生,间质水肿,螺旋血管发育不良,表面微血管及小静脉增多、扩张、瘀血、血栓阻塞。内膜局部有坏死、出血。
(3)子宫内膜腺瘤型增生,又称腺形增生。子宫内膜腺体高度增生,腺体增多,形态大小相似,有时呈背靠背现象(两个腺体间仅隔以少量结缔组织),腺上皮增生呈复层或假复层,核大深染,有丝状分裂,有时腺上层呈乳头状向腺腔突出。
(4)萎缩型子宫内膜,有时见于长期流血的患者或绝经期患者。此时内膜薄,上层细胞呈低柱状或立方形,腺腔狭小,间质紧密、纤维化,胶原纤维增多,血管少。 无排卵型功血的主要临床表现为停经一段时间后,发生出血或不规则流血,持续时间长短不一,量多或少。有的表现为经量增多、经期延长;也有的表现为周期正常,流血量及时间与月经一样。基础体温为单相,阴道涂片看不出孕酮的作用,宫颈粘液见不同程度的羊齿状结晶或不典型结晶。
有排卵型月经失调多数发生在生育年龄的妇女,此时下丘脑-垂体-卵巢轴反馈机制已建立,卵泡能成熟并且有排卵,有正常的分泌期子宫内膜,但黄体功能异常。可分两类:
(1)黄体功能不全,有卵泡发育和排卵,但黄体期孕激素分泌不足,这是由于卵泡期FSH相对不足,影响卵泡发育;或是排卵前雌激素分泌不足,影响黄体的功能,或是排卵后体内激素比例失常,LH偏高,黄体发育不良等。
(2)子宫内膜脱落不全,又称黄体萎缩不全。患者黄体发育良好,但萎缩过程延长,这是由于FSH分泌足够,而LH相对不足或持久分泌所致。
在有排卵型月经失调患者,卵巢内可见黄体。其子宫内膜的变化为:
(1)黄体功能不全,经前诊刮子宫内膜呈分泌期,但腺体不够丰满,分泌现象不充分,间质水肿不明显,也可见混合型子宫内膜,即增生期与分泌期同时存在。
(2)子宫内膜脱落不全,于月经第5天作诊刮,见子宫内膜组织残破不全,腺体有的分泌活跃,有的呈退行性变,有的呈不规则增生。
有排卵型月经失调的
临床表现又因类型而异:
(1)黄体功能不全型,常表现月经周期规则,但较前稍缩短或经前有点滴状流血或经量过多。经前诊刮子宫内膜呈分泌型,但分泌不良。患者若妊娠易发生流产。基础体温双相。
(2)子宫内膜脱落不全,表现为经期过长,基础体温双相但下降缓慢,至月经来潮后体温尚未降至增生期水平。
诊断及鉴别诊断
根据详细询问病史,全面体格检查包括妇科检查及其他辅助检查,即可作出诊断,但最后确诊须经诊刮病理检查,诊刮时必须注意宫腔大小、形态、宫壁是否光滑等。疑为无排卵型功血或黄体功能不全,应在经前或经来12小时内刮取内膜作检查;疑为子宫内膜脱落不全,应在行经第5~6天刮取内膜作检查。除诊刮以外,宫腔镜、子宫输卵管碘油造影、阴道细胞学、宫颈粘液、基础体温等都可用以辅助诊断。
功血必须与下述疾病作鉴别:异常妊娠及其并发症;生殖道感染;生殖器肿瘤;全身性疾病如血液病、高血压、甲状腺功能低下、肝病等。
治疗原则
首先要患者注意营养,避免精神紧张和过度疲劳,充分的休息和睡眠,心情愉快,纠正贫血,改善患者全身情况。药物治疗主要采用性激素疗法。
无排卵型月经失调的治疗治疗原则是止血、调整周期及恢复排卵功能。
(1)止血。常用的止血药物种类甚多。孕激素中,口服或注射用的各种合成孕激素制剂均可应用,这适用于体内有一定雌激素水平的患者。常用的口服孕激素有炔诺酮、甲地孕酮、甲孕酮(安宫黄体酮)等。常用的注射药有长效黄体酮、甲地孕酮、醋酸甲孕酮等。也可用雌激素,给大量雌激素使子宫内膜增生而止血,然后逐渐减量达维持量形成人工周期,停药后出现撤退性流血,一般可连续用3~6周期。多适用于青春期或更年期,内膜呈萎缩型者。常用的药物有乙烯雌酚、苯甲酸雌二醇等。雄激素也可减少出血量,但不能完全止血。常用药物为丙酸睾丸酮。其他一般止血药如安络血、仙鹤草素、凝血酸、止血芳酸、6-氨基己酸等。
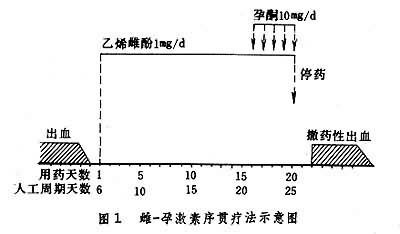
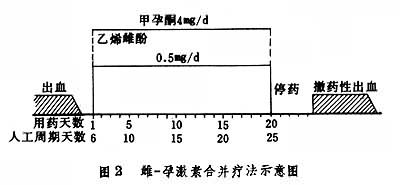
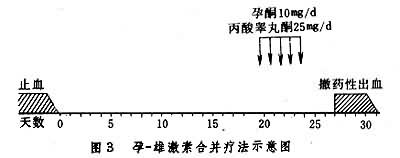
(2)调整周期。目的是使子宫内膜周期性脱落。青春期功血患者常给雌-孕激素序贯疗法,即用乙烯雌酚每天一次,服20天,于服药第16天起加用孕酮(黄体酮)每日肌肉注射一次,共5天,两药同时停用为一疗程。第二疗程从撒退性流血第六天起再给(图 1);亦可用雌-孕激素合并治疗,即乙烯雌酚及甲孕酮(安宫黄体酮),每晚服一次,连服20天为一疗程,下次月经第6天起开始第二疗程(图2)。近更年期患者可用孕-雄激素合并治疗,于估计下次月经出血前 8天开始应用孕酮及丙酸睾丸酮,每天肌肉注射1次,5天为一疗程(图3)。
(3)促排卵的药物有氯菧酚胺、绒毛膜促性腺激素及小剂量雌激素周期疗法等。氯菧酚胺为首选药物,疗效肯定,若无效可用绒毛膜促性腺激素。
无排卵型功血在不同年龄患者治疗原则不同。青春期功血应以止血、调整周期及促使卵巢恢复排卵功能为主。更年期妇女应以止血、减少经量为原则,不必考虑恢复卵巢功能。
排卵型功血的治疗在经前 8~12天当基础体温开始上升时,肌注孕酮,每日一次,共5天,停药后3~7天即有撤退性流血。可连续用三疗程,然后停止治疗,观察月经情况。
功血患者一般不需切除子宫,除非症状明显。年龄已大或合并其他需要切除子宫的疾病才可考虑切除。